特に口腔内や咽頭内の腫瘍は視診が重要です。表面が不整であること、易出血性(出血しやすい)であること、広基性(キノコのように生えている(有茎性)のでなく、山のすそ野のように広がって存在している)であること、辺縁不明瞭であることはより悪性腫瘍をうたがう所見です。
口腔内の腫瘍、頸部の腫瘍は触診が重要です。腫瘍が硬ければ硬いほど、可動性が悪ければ悪いほど悪性腫瘍をうたがいます。舌癌などの口腔内の悪性腫瘍は触って痛みを伴いますが、頸部の悪性腫瘍は圧痛を伴うケースは少ないです。
癌と一口にいっても種類はたくさんあり、それぞれにおいて血液検査で調べる腫瘍マーカーはバラバラです。頭頸部癌や食道癌、肺癌といった名称はあくまで部位を表しており、発生母地の組織によって扁平上皮癌や腺癌、乳頭癌、神経内分泌癌などの種類に分類されます。(「食道に発生した腺癌」といった言い方です。)その種類それぞれに応じた血液検査の数値が、腫瘍マーカーと呼ばれるものです。がん検診では必要に応じて必要な腫瘍マーカーも測定しますが、あくまで補助として用いられるもので、値が高い=癌があるということではありません。しかし参考にはなりますし、より注意して他の検査をしっかり行う必要はあります。いずれにしても他の検査と組み合わせて総合的に判断していくものとなります。元々癌と診断されている場合には、再発などをいち早くチェックする際などに有用となります。
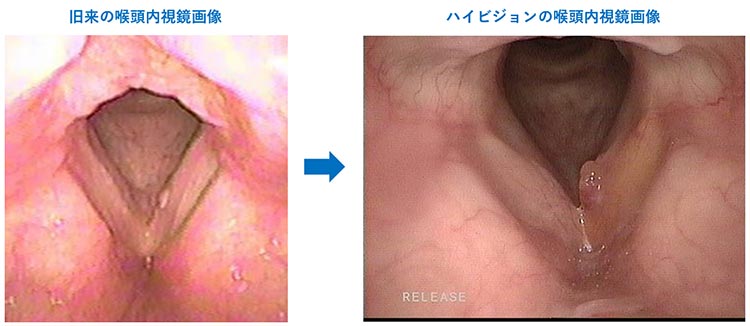
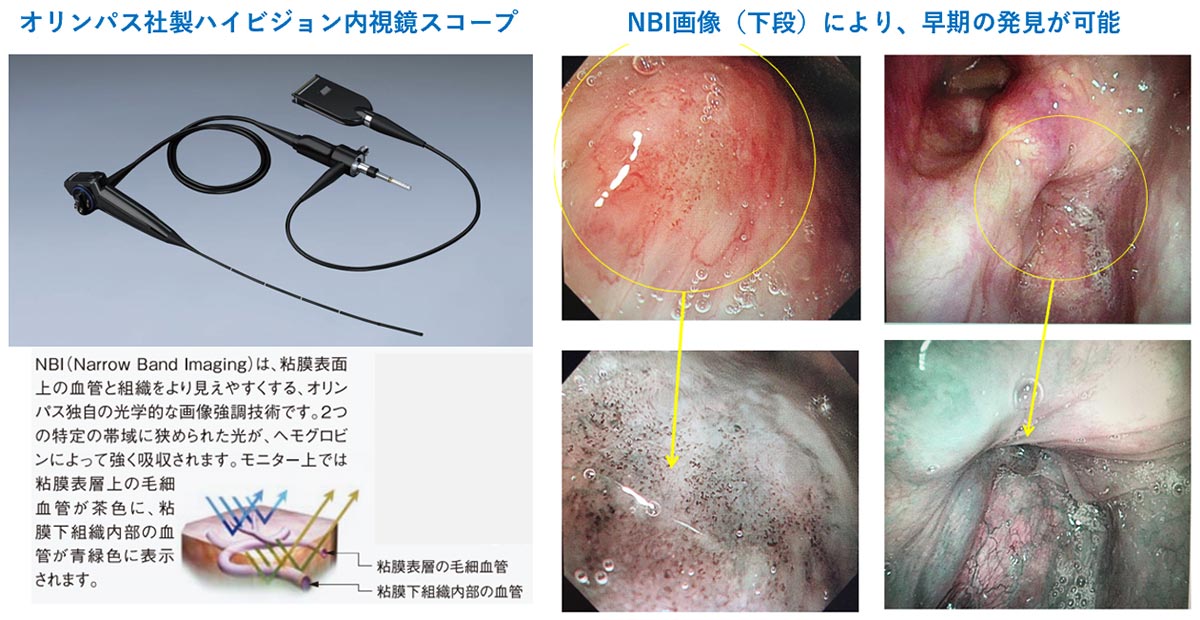
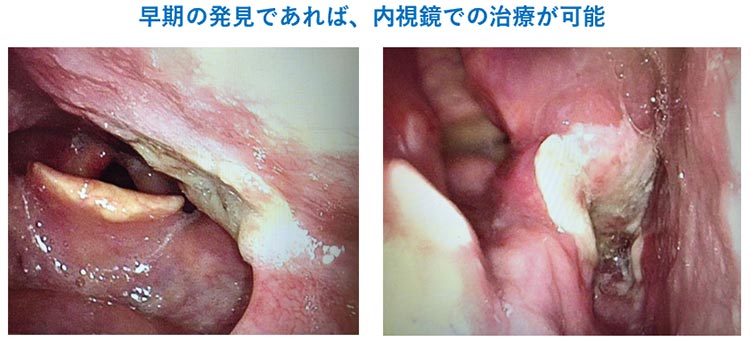
1960年代に光ファイバーが開発され、内視鏡の歴史が始まりました。1980年代からスコープの先端にCCDカメラを装着できるようになり、2007年1月からオリンパス社からNBI(Narrow Band Imaging)が発売され、ハイビジョン画像と組み合わせることで詳細な観察と癌の早期発見が可能となっています。NBIとは、早期癌の特徴である粘膜直下のらせん状の毛細血管を、限られた波長の光源で観察することで目立ちやすくし、一般的な白色光では見えにくい早期の病変を発見しやすくするものです。癌も早期に発見できれば、内視鏡治療や外来での放射線のみの治療など、比較的負担の少ない治療法が選択できます。
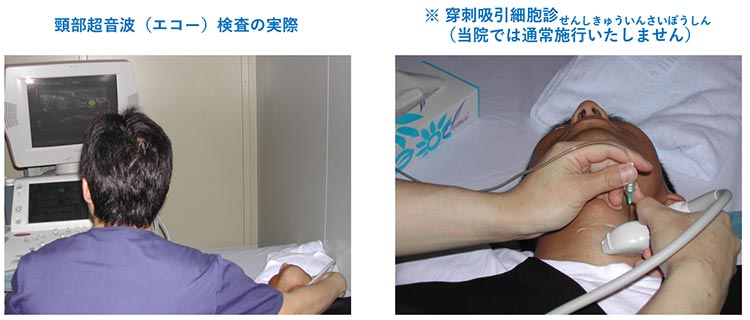
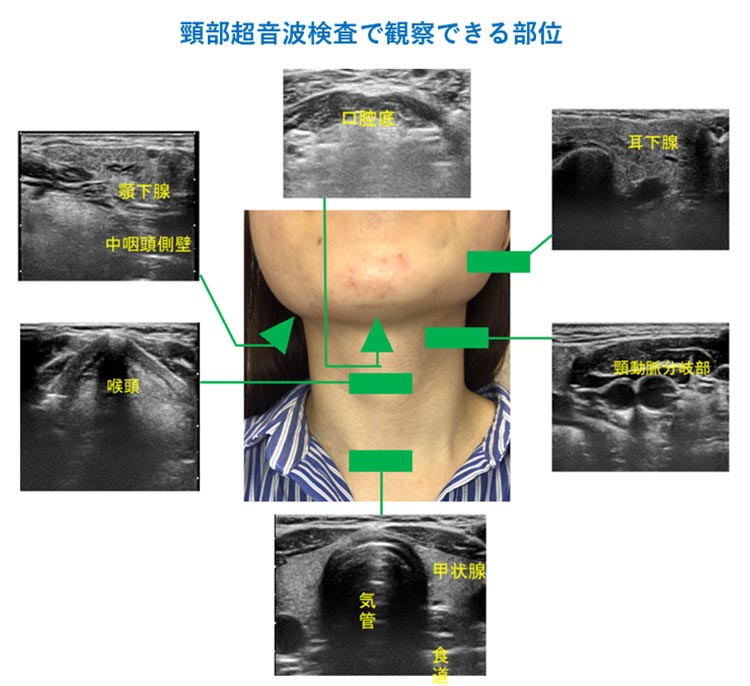
超音波検査は、産婦人科の検診や肝胆膵の消化器内科などでなじみ深い検査です。簡便で痛みを伴わず、CTなどのような放射線の被ばくの心配もないため、非常に汎用性が高い検査となっており、頭頸部領域においても頻用されます。
甲状腺、耳下腺、顎下腺、頸部リンパ節などにある腫瘍の性状を確認できることはもちろん、腫れている原因が腫瘍なのか、炎症なのか、膿瘍(うみ)を作っているのかなどがある程度類推できます。良性なのか悪性なのか、どのような細胞から腫れものが成り立っているのかを確認するためには、穿刺吸引細胞診が必要です。こちらに関しては、通常は高次医療機関へご紹介して行う検査になります。頸部に針を穿刺することは恐怖心を伴いますが、採血の際の針刺しくらいの痛みで済みます。